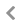幼虫移行症とは
「幼虫移行症」という疾患があります。日本寄生虫学会監修の『図説 人体寄生虫学』(南山堂)では、「ヒト以外の動物を固有宿主とする寄生虫の感染型がヒトに侵入した場合、成虫に発育することができず幼虫のままヒト体内を移行し種々の症状を引き起こす。このような症候群を幼虫移行症という」とあります。移行というのは、あっちこっちうろうろするということですね。
さて、幼虫移行症という概念は1950年代に米国のBeaver博士によって確立されたもので、網膜芽細胞腫として摘出された小児の眼球の病理検査で、腫瘍細胞ではなく線虫の幼虫が発見されたのがそもそもの発端でした。最初は鉤虫の幼虫とされたのですが、その後イヌ回虫と鑑定され、さらに、高度な好酸球増多と肝の肉芽腫を呈した小児の病理標本にもイヌ回虫が見出されて、動物の寄生虫もヒトの病気の原因になるということでこのような疾患概念が提唱されました。
イヌ回虫は仔イヌの回虫
現在はいろいろな寄生虫が幼虫移行症の原因になることが知られていますが、一番重要なのは、やはりイヌ回虫でしょう。では、イヌ回虫というのはどんな寄生虫なのでしょうか。
イヌ回虫はその名の通り回虫の仲間で、成虫は生後半年くらいまでの仔イヌの小腸に寄生しています。成犬になると免疫の作用で寄生できなくなるといわれています。メスは小腸内で虫卵を産み、仔イヌの糞便中に虫卵が排出されます。この虫卵は外界に出てきてすぐはまだ感染力がありませんが、適度な水分と酸素の存在下で成熟し、中に感染性の幼虫が入った「幼虫包蔵卵」(または「幼虫形成卵」)と呼ばれるものになります。
仔イヌが幼虫包蔵卵を摂取すると、小腸で孵化した幼虫が粘膜にもぐって血管またはリンパ管に入り、血管内の幼虫は肝臓を通過して、肺に到達します。肺で幼虫は血管から肺胞に移り、気道をさかのぼって喀痰とともに飲み込まれて、胃を通過して小腸に下りて来ます(図1)。このような移動を「体内移行」といい、ヒトの回虫も同様の動きをします。小腸で孵化するんだからそのまま小腸にいればいいものを、なぜか肺を通るわけですが、おそらく、肺で発育に必要ななんらかのスイッチが入るのだと思います。
図1 イヌ回虫の体内移行
イヌ回虫のめくるめく生活環
これだけだったらただの仔イヌの寄生虫ですが、イヌ回虫のすごいところは、仔イヌ以外のニワトリ、ネズミ、ウシ、さらには成犬といった「非好適宿主」が幼虫包蔵卵を摂取しても、幼虫が感染力を保持したまま生き続けるところです。非好適宿主にはヒトも含まれます。
非好適宿主に幼虫包蔵卵が飲み込まれると、小腸で孵化した幼虫は直接あるいは肝を通過して肺に到達します。ここまでは仔イヌと同じですが、肺で気道には移らず、そのまま通り抜けて心臓に戻って全身に散布され、筋肉や中枢神経に入った幼虫は休眠状態となり生き続けます。そしてさらにその宿主が別の動物に食べられると、筋肉や中枢内の幼虫は小腸で目覚めて、また粘膜から脈管に入り、新しい宿主の筋肉や中枢内で生き続けます。
一体いつになったらイヌ回虫は成虫になるのでしょうか? 非好適宿主であるメスの成犬は、幼虫包蔵卵や感染動物を摂取することで体内にイヌ回虫の幼虫が蓄積していきます。そんなメスイヌが妊娠すると、妊娠後期に幼虫は胎盤を通って胎児に移動、肺呼吸の開始とともに肺を通過して小腸に下りてくるのです。すごいでしょ? また、割合は小さいですが、母乳を介した垂直感染も起きます(図2)。
図2 イヌ回虫の宿主移動
そういえば子どもの頃、親に頼んでどこかからもらってきた仔イヌのお腹に虫がいるということで虫下しを飲ませたことがありました。子ども心に「室内飼いできれいなところにいるのになんで寄生虫?」と不思議だったんですが、あれはイヌ回虫で、お母さん犬がワイルドな生活をしていたんだと思います。完全に理解した。
幼虫移行症の病型
私たちの研究室の活動に、寄生虫症の診断支援があります。主に蠕虫の抗体検査を引き受けていて、その結果、いろいろな寄生虫症の診断に関わっています。診断の結果はさまざまですが、過去10年くらいの累計ではイヌ回虫を含む動物由来の回虫類による幼虫移行症が全体の3分の1くらいを占めています。
「イヌ回虫を含む動物由来の回虫類による幼虫移行症」という長ったらしい言い方をしたのは、イヌ回虫症、ネコ回虫症、ブタ回虫症の三者は臨床的に区別がつかず、全部ひっくるめて「動物由来の回虫類による幼虫移行症」と呼んでいるからです。また、イヌ回虫症とネコ回虫症は抗体検査でも区別がつかないので、両者合わせてトキソカラ症といいます(イヌ回虫の学名はToxocara canisでネコ回虫はToxocara cati)。割合ではトキソカラ症が動物由来の回虫類による幼虫移行症の約9割を占めています(Yoshida A, et al. Eur J Clin Microbiol Infect Dis. 2016;35:1521-9.)。
動物由来の回虫類による幼虫移行症の症状は虫がどこにいるかによって異なります。肝臓や肺に虫体がいる内臓型では発熱や倦怠感、脊髄では脊髄炎によるしびれや異常感覚(神経型)、網膜に入れば視力障害が出ます(眼型)。
内臓幼虫移行症では、特に末梢血好酸球増多が顕著で、自覚症状がなく、定期健康診断で白血球増多を指摘されて発覚するパターンもよくみられます。不思議なことに、神経型や眼型では寄生虫体数が少ないのか、好酸球もIgEもあまり上がってきません(図3)。虫がたまたま脊髄や網膜に迷入して、症状が出やすいので受診につながるのだろうと考えています。
図3 動物由来の回虫類による幼虫移行症の臨床像
画像は吉川正英先生(奈良県立医科大学)提供。データは吉田ら(2016)より
>クリックして拡大
治療は、病型にかかわらずアルベンダゾール200mg錠を1回2錠1日2回(体重が55 kg未満の場合は1回1錠1日3回)を4週間以上の内服です。4週で改善しないときは2週間休薬して、また4週間の投与が行われます。副作用は主に一過性の肝機能障害です。
日本の幼虫移行症はおとなの病気
当研究室が診断に関与した動物由来の回虫類幼虫移行症例について、年齢性別分布や食歴などについて調べたところ、患者さんは中高年の男性に多く、食歴の記録では肉やレバーの生食が目立ちました(図4)。
図4 動物由来の回虫類による幼虫移行症の年齢性別分布・病型割合
データは吉田ら(2016)より
>クリックして拡大
欧米や途上国ではトキソカラ症は子供の病気とされていますが、日本では間違いなく大人の病気です。多くの例で仔イヌやネコ、ブタなどの感染動物の飼育は確認できなかったことから、主な感染源は土壌中の虫卵ではなく、動物の肉・内臓が主と考えていいようです。
ちなみにこの研究では、大変に興味深い事実が明らかになりました。年代ごとの病型を調べてみると、若い世代ほど眼型が多くなっていたのです(図4)。欧米の教科書にはトキソカラ症は「子供の目の病気」と書いてあります。患者さんに子供が多いので眼型が多いのでしょう。なぜ子供だと目に行くのか? 理由はまったく分かりません。完全な謎です。
やっぱり日本人の生肉好きは異常
メインの感染源が生肉・生レバーならば、焼くか煮るかをすれば動物由来の回虫類への感染リスクはぐっと減ります。ところが、というかなんというか、どうも肉やレバーの生食をやめたくない人たちが大勢いるようです。試しに「生レバー(レバ刺し)」でウェブ検索をしてみると、それはそれはいろいろ出てきます(図5)。
図5 ウェブの検索結果「生レバー(レバ刺し)」
その中で、韓国で生レバーを食べたというネット上の声(要約、一部改変)をいくつか拾ってみると……。
<ネット上の声(要約、一部改変)>
・日本では生の牛レバ刺しは2012年7月から禁止、豚の生食は2015年6月に禁止になっている。調べたら韓国では現在も合法で、専門店が多く存在するらしい。これは行くしかない。
・韓国と言えばレバ刺し、レバ刺しと言えば韓国、ということで今回はレバ刺しを食べに韓国に行ってきました。韓国で安全においしいレバ刺しを食べることができるお店を紹介します。日本では味わうことができないレバ刺し、ぜひ、友人や家族と行ってほしいです。生肉は体質により体調を崩すおそれもあるので自己責任でお願いします。ちなみに、胃腸が弱い私は大丈夫でした。
あのですね……自己責任て……。ちなみに私たちの研究室で血清抗体検査をしてトキソカラ症と診断されたご夫婦がいらっしゃるのですが、最初のサイトで絶賛されていたお店で生レバーを食べたようです。
最近も、半生ハンバーグで病原性大腸菌の食中毒というニュースがありました。トキソカラ症が命にかかわることはまずありませんが、細菌やウイルスはシャレになりません。ほんと、この生食信仰はなんとかならんものかと思います。